Operación de cataratas: ¿cómo asimila el cerebro los cambios visuales?


Escrito y verificado por el psicólogo Andrés Navarro Romance
Aunque las cataratas se hayan considerado como la primera causa de ceguera a nivel mundial, existe una sencilla intervención quirúrgica que elimina el problema y restaura la visión en las personas afectadas. Sin embargo, esta operación de cataratas encierra una serie de complejidades que resulta interesante conocer.
Las cataratas oculares son un problema visual bastante común. De hecho, según diversos estudios, más del 60% de la población mundial a partir de los 75 años desarrollará algún tipo de catarata. Por lo tanto, las cataratas son percibidas como una amenaza a medida que se cumplen años.
Además, los síntomas de esta patología ocular forman parte del saber popular: las personas que las padecen sufren un menoscabo progresivo de la funcionalidad de su visión que puede llegar a ser incapacitante.
Las personas aquejadas de este problema refieren deslumbramientos, pobre agudeza visual, distorsión de las formas, y toda una serie de limitaciones visuales que de no ser tratadas quirúrgicamente pueden desembocar en la ceguera.
¿Qué es una catarata?
Lo que en clínica se entiende por catarata ocular no es más que la opacificación del cristalino. El cristalino es la lente transparente inherente al ojo en virtud de la cual este puede enfocar, que se encuentra detrás del iris y la pupila.
Cuando aparecen las cataratas, esta lente se nubla de forma progresiva; debido a una acumulación de células epiteliales que cambian de color por razones patológicas.
Estas células proliferan e impiden el paso normal de la luz a través del cristalino, dado que por sus rasgos traslúcidos y su tonalidad marrón suponen una barrera física para dicho paso. Es como si se observase el mundo a través de un parabrisas empañado. De esta manera, la visión queda afectada.
“Lo único peor a no tener vista es no tener visión”.
-Helen Adams Keller-
Existe otro cuadro clínico: las catarata secundaria. Estas son un estado ocular patológico muy similar al anterior. Surge tras la extracción quirúrgica de la catarata y se debe a restos de ese epitelio oscurecido que han quedado latentes y han vuelto a proliferar, volviendo a opacar las estructuras del ojo.
La sintomatología resultante es parecida a la que causa la catarata primaria, pero la lesión ocular es más leve y menos extensa. Así, todo lo que se requiere para su corrección es la eliminación de esa capa de tejido por láser. Se trata de una intervención rápida, indolora y sin riesgos.
En torno al 50% de las personas que han recibido una operación de cataratas -técnicamente llamada faquectomía- desarrollará en pocos meses una catarata secundaria.
Como consecuencia de la formación de la catarata, de una manera progresiva -y más o menos rápida en función del tipo de catarata del que se trate-, la persona afectada experimentará las siguientes molestias visuales:
- Disminución de la agudeza visual.
- Fotofobia y deslumbramiento.
- Alteración de la percepción cromática -los colores pierden intensidad y se funden-.
- Alteración de la percepción del espacio circundante.
Y, en general, cualquier modificación visual que pueda surgir como consecuencia de que la luz que reflejan los objetos no consiga penetrar en el ojo o si lo hace, que sea de manera oscurecida y distorsionada.
Es por esta naturaleza progresiva y discapacitante -puesto que la vista es posiblemente el más importante de los sentidos- que los síntomas pueden pasar desapercibidos al principio o interpretarse como síntomas de algo distinto, hasta que la persona presenta una disminución visual tal que hace obvio que existe un problema subyacente.
Además, como factor de confusión añadido, mientras la catarata se halla en proceso de extensión, los diferentes grados de dilatación o contracción de la pupila podrán enmascarar o agudizar los síntomas.
Así, si la pupila se encuentra muy dilatada, mucha de la luz que entre en el ojo ‘esquivará’ a la catarata y la visión será más próxima a lo normal. Ahora bien, si se encuentra muy contraída -en ambientes de baja luminosidad-, la luz se encontrará a la catarata en su camino y la visión será muy empobrecida.
Causas de la catarata ocular
De todas las causas, la más ampliamente aceptada es el proceso de envejecimiento normal del cuerpo. En este sentido, desarrollar cataratas sería una consecuencia lógica de alcanzar edades avanzadas, aunque bien es cierto que solo las personas susceptibles llegarán a desarrollarlas.
En un cierto número de casos, la causa es genética y el problema recibe el nombre de catarata congénita. Por tanto, existe un pequeño porcentaje de bebés que nacen con este déficit. Para nuestra tranquilidad, la corrección quirúrgica está indicada a esa edad y los resultados suelen ser buenos.
Además de lo anterior, y dejando de lado aquellos cuadros de origen desconocido o no filiado (cataratas idiopáticas), otras tres causas se postulan como origen posible de esta oculopatía:
- Un elevado grado de miopía -que influye en la morfología ocular-.
- Traumatismos oculares.
- Tratamientos farmacológicos prolongados de base esteroidea, especialmente los corticoides -como ocurre con las pautas de toma crónica de cortisona en el reuma o de antialérgicos en personas con alergias-.
Sea cual sea la causa de este problema, el resultado impacta de tal manera en el desempeño diario de la persona que padecer cataratas suele traer consigo toda una constelación de malestares psicológicos, entre los que destacan ampliamente la ansiedad y la depresión.
“Para ir delante de los demás, se necesita ver más que ellos”.
-Josep Pla-
¿En qué consiste la operación de cataratas?
Considerada como una intervención quirúrgica sencilla y segura y dada su naturaleza ambulatoria, estamos ante un tipo de cirugía que no debería asustarnos. Se practican cientos de ellas al día en todo el mundo y el porcentaje de éxito es altísimo.
De manera resumida, la intervención consiste en la extracción física de la catarata mediante instrumental que se inserta en la parte anterior del globo ocular.
Debido a que el tejido a eliminar se halla contiguo al tejido ocular sano -y en concreto, al cristalino- es necesario extraer total o parcialmente el cristalino. De esta forma, el ojo queda afáquico o sin capacidad de enfoque propio. Recordemos que era el cristalino, nuestra lente natural, la que permitía dicho enfoque y, por tanto, la acomodación de la vista.
Para suplir esta carencia estructural y funcional, se implanta en el espacio anteriormente ocupado por el cristalino una lente intraocular (LIO), que permite el enfoque de las imágenes, con unas características que complementan a las de la LIO del ojo contralateral.
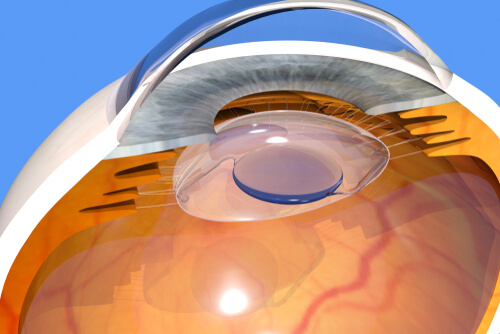
Esto es así porque las cataratas son casi siempre afecciones bilaterales, es decir, se dan en ambos ojos a la vez; para, en conjunto, formar proyecciones luminosas enfocadas a nivel de la retina, que después darán lugar a la representación visual, a nivel cerebral.
Pero como bien es sabido, en muchas ocasiones lo artificial difícilmente puede suplir a lo natural. Por ello, las LIOs, al ser lentes artificiales que además permanecen fijas y no tienen la capacidad del cristalino de modificar su forma para enfocar y desenfocar, alteran de manera profunda y a diversos niveles, el modo en que funciona el sistema visual.
Y el encargado de constituir una imagen perceptiva final, que no es otro que el cerebro, deberá readaptarse a esta nueva forma de recibir la luz que se transformará en imágenes. Por eso, a las personas intervenidas puede llevarles hasta un mes completar este reajuste. Mientras tanto, su visión es más imprecisa e incómoda que antes.
Es gracias a la plasticidad cerebral, a la capacidad de nuestros sistemas neuronales de reorganizarse y adaptarse y recuperar funcionalidades perdidas, que este proceso de reajuste culmina exitosamente y vuelve a disfrutarse de una buena capacidad visual.
“Visión es el arte de ver las cosas invisibles”.
-Jonathan Swift-
A continuación, enumeramos una serie de componentes del proceso visual que pueden verse alterados tras la operación de cataratas. Se trata de alteraciones que el cerebro aprenderá a corregir para lograr un sistema visual lo más efectivo posible.
Cambios que el cerebro debe aprender a integrar
Enfoque permanente y anulación del tiempo de enfoque
Puesto que las LIOs solo enfocan y no pueden variar el grado de dicho enfoque, desde el momento en que se tiene los ojos abiertos se ve de manera enfocada a cualquier distancia, cercana o lejana; sin necesidad de forzar la vista, ni dejar pasar unas milésimas de segundo hasta que la mirada se desenfoca de un punto y se enfoca en otro.
Esta situación causa extrañeza sensorial al principio, pero con el tiempo esta distorsión se normaliza.
Necesidad de mayor cantidad de luz para ver apropiadamente
Mientras que cuando se padece cataratas se tiende a evitar espacios altamente luminosos, ya que dilatan la pupila y causan molestias visuales; tras la operación de cataratas, es decir, la implantación de las LIO, cuanto más iluminado se encuentre el ambiente, tanto mejor se producirá el enfoque y la visión.
Y esto se da sobre todo porque la lente artificial no cubre el diámetro completo de la pupila cuando esta se encuentra muy dilatada; de modo que si lo está, parte de la luz penetra en el ojo por el exterior de la LIO, causando visión doble o borrosa y halos.
Necesidad de orientación física
Puesto que las LIOs enfocan de manera fija y constante, para ajustar nuestra visión a objetos que se hallan a una distancia concreta y con una posición relativa a nosotros, no contaremos con la capacidad de adaptación del cristalino sino que seremos nosotros mismos quienes, desplazándonos y colocando la cabeza a diferentes ángulos, encontremos el punto de mayor agudeza visual para ese objeto en concreto.
Presbicia residual
Generalmente las LIOs están más especializadas en focalizar distancias medias y largas y son menos eficientes para las cortas. Por ello, no es infrecuente necesitar gafas de aumento tras la operación de cataratas.

Cambios visuales ante esfuerzos físicos
Las LIOs presentan un menor grado de fijación dentro del ojo del que presentaban los cristalinos en su estado natural.
Por ello, variaciones marcadas en el nivel de tensión intraocular -la presión que ejercen las sustancias líquidas dentro del ojo- que se producen como consecuencia de esfuerzos físico, producirán leves desplazamientos transitorios de la lente que causará distorsiones de la imagen percibida.
Tendencia a la irritación ocular
El epitelio ocular o conjuntiva, tras haber sufrido rupturas por intervención quirúrgica, desarrolla cicatrices microscópicas que aumentarán el grado de sensibilidad del ojo ante agentes irritantes del medio, como el humo, el polvo, etc.
Diferente convergencia visual
Una imagen final completa se forma gracias a la fusión de dos imágenes de un mismo objeto, una proveniente de cada ojo.
Puesto que las LIOs están posicionadas de manera algo diferente a los cristalinos originales, el punto exacto de la retina al que proyectan la luz es también diferente.
De este modo, las dos imágenes a fundir para formar una imagen final provendrán de sitios distintos, y el cerebro reaprenderá a realizar de forma efectiva esa fusión.
Distorsión del plano visual y de los tamaños de los objetos
Las LIOs implantadas tras la operación de cataratas producen, en general, una percepción del campo visual más aplanada, con lo que los objetos de inicio se perciben menos redondeados.
Además, tienden a empequeñecer la imagen sobre la que se enfocan, de manera que los objetos del mundo se perciben más pequeños que antes. A todo esto, el cerebro deberá habituarse para evitar que, como consecuencia, se genere disconfort visual.
Presencia de artefactos visuales
Por artefacto en Medicina se entiende la presencia de cualquier elemento que no debería de manera natural encontrarse en determinado lugar. En el área de la oftalmología, un artefacto visual sería un elemento que se presenta en el contexto del funcionamiento del sistema visual y que no tendría por qué aparecer.
En concreto, los portadores de LIOs pueden, en determinadas circunstancias, percibir algunos componentes de la propia lente o incluso el movimiento de la misma.
Esto resulta incómodo y desconcertante y, a veces, resta recursos atencionales al resultarnos tan llamativo. De nuevo, acostumbrarse a la nueva situación visual, gracias a la neuroplasticidad, hará que esto sea un problema menor.
Tanto si has tenido cataratas como si las estás padeciendo o incluso si existe la posibilidad de desarrollarlas en algún momento, estos son algunos puntos importantes que, además de interesantes en sí mismos, resulta útil conocer para explicarse algunos de los resultados de la operación de cataratas, y sobre todo para la preparación personal previa a la intervención.
Aunque las cataratas se hayan considerado como la primera causa de ceguera a nivel mundial, existe una sencilla intervención quirúrgica que elimina el problema y restaura la visión en las personas afectadas. Sin embargo, esta operación de cataratas encierra una serie de complejidades que resulta interesante conocer.
Las cataratas oculares son un problema visual bastante común. De hecho, según diversos estudios, más del 60% de la población mundial a partir de los 75 años desarrollará algún tipo de catarata. Por lo tanto, las cataratas son percibidas como una amenaza a medida que se cumplen años.
Además, los síntomas de esta patología ocular forman parte del saber popular: las personas que las padecen sufren un menoscabo progresivo de la funcionalidad de su visión que puede llegar a ser incapacitante.
Las personas aquejadas de este problema refieren deslumbramientos, pobre agudeza visual, distorsión de las formas, y toda una serie de limitaciones visuales que de no ser tratadas quirúrgicamente pueden desembocar en la ceguera.
¿Qué es una catarata?
Lo que en clínica se entiende por catarata ocular no es más que la opacificación del cristalino. El cristalino es la lente transparente inherente al ojo en virtud de la cual este puede enfocar, que se encuentra detrás del iris y la pupila.
Cuando aparecen las cataratas, esta lente se nubla de forma progresiva; debido a una acumulación de células epiteliales que cambian de color por razones patológicas.
Estas células proliferan e impiden el paso normal de la luz a través del cristalino, dado que por sus rasgos traslúcidos y su tonalidad marrón suponen una barrera física para dicho paso. Es como si se observase el mundo a través de un parabrisas empañado. De esta manera, la visión queda afectada.
“Lo único peor a no tener vista es no tener visión”.
-Helen Adams Keller-

Existe otro cuadro clínico: las catarata secundaria. Estas son un estado ocular patológico muy similar al anterior. Surge tras la extracción quirúrgica de la catarata y se debe a restos de ese epitelio oscurecido que han quedado latentes y han vuelto a proliferar, volviendo a opacar las estructuras del ojo.
La sintomatología resultante es parecida a la que causa la catarata primaria, pero la lesión ocular es más leve y menos extensa. Así, todo lo que se requiere para su corrección es la eliminación de esa capa de tejido por láser. Se trata de una intervención rápida, indolora y sin riesgos.
En torno al 50% de las personas que han recibido una operación de cataratas -técnicamente llamada faquectomía- desarrollará en pocos meses una catarata secundaria.
Como consecuencia de la formación de la catarata, de una manera progresiva -y más o menos rápida en función del tipo de catarata del que se trate-, la persona afectada experimentará las siguientes molestias visuales:
- Disminución de la agudeza visual.
- Fotofobia y deslumbramiento.
- Alteración de la percepción cromática -los colores pierden intensidad y se funden-.
- Alteración de la percepción del espacio circundante.
Y, en general, cualquier modificación visual que pueda surgir como consecuencia de que la luz que reflejan los objetos no consiga penetrar en el ojo o si lo hace, que sea de manera oscurecida y distorsionada.
Es por esta naturaleza progresiva y discapacitante -puesto que la vista es posiblemente el más importante de los sentidos- que los síntomas pueden pasar desapercibidos al principio o interpretarse como síntomas de algo distinto, hasta que la persona presenta una disminución visual tal que hace obvio que existe un problema subyacente.
Además, como factor de confusión añadido, mientras la catarata se halla en proceso de extensión, los diferentes grados de dilatación o contracción de la pupila podrán enmascarar o agudizar los síntomas.
Así, si la pupila se encuentra muy dilatada, mucha de la luz que entre en el ojo ‘esquivará’ a la catarata y la visión será más próxima a lo normal. Ahora bien, si se encuentra muy contraída -en ambientes de baja luminosidad-, la luz se encontrará a la catarata en su camino y la visión será muy empobrecida.
Causas de la catarata ocular
De todas las causas, la más ampliamente aceptada es el proceso de envejecimiento normal del cuerpo. En este sentido, desarrollar cataratas sería una consecuencia lógica de alcanzar edades avanzadas, aunque bien es cierto que solo las personas susceptibles llegarán a desarrollarlas.
En un cierto número de casos, la causa es genética y el problema recibe el nombre de catarata congénita. Por tanto, existe un pequeño porcentaje de bebés que nacen con este déficit. Para nuestra tranquilidad, la corrección quirúrgica está indicada a esa edad y los resultados suelen ser buenos.
Además de lo anterior, y dejando de lado aquellos cuadros de origen desconocido o no filiado (cataratas idiopáticas), otras tres causas se postulan como origen posible de esta oculopatía:
- Un elevado grado de miopía -que influye en la morfología ocular-.
- Traumatismos oculares.
- Tratamientos farmacológicos prolongados de base esteroidea, especialmente los corticoides -como ocurre con las pautas de toma crónica de cortisona en el reuma o de antialérgicos en personas con alergias-.
Sea cual sea la causa de este problema, el resultado impacta de tal manera en el desempeño diario de la persona que padecer cataratas suele traer consigo toda una constelación de malestares psicológicos, entre los que destacan ampliamente la ansiedad y la depresión.
“Para ir delante de los demás, se necesita ver más que ellos”.
-Josep Pla-
¿En qué consiste la operación de cataratas?
Considerada como una intervención quirúrgica sencilla y segura y dada su naturaleza ambulatoria, estamos ante un tipo de cirugía que no debería asustarnos. Se practican cientos de ellas al día en todo el mundo y el porcentaje de éxito es altísimo.
De manera resumida, la intervención consiste en la extracción física de la catarata mediante instrumental que se inserta en la parte anterior del globo ocular.
Debido a que el tejido a eliminar se halla contiguo al tejido ocular sano -y en concreto, al cristalino- es necesario extraer total o parcialmente el cristalino. De esta forma, el ojo queda afáquico o sin capacidad de enfoque propio. Recordemos que era el cristalino, nuestra lente natural, la que permitía dicho enfoque y, por tanto, la acomodación de la vista.
Para suplir esta carencia estructural y funcional, se implanta en el espacio anteriormente ocupado por el cristalino una lente intraocular (LIO), que permite el enfoque de las imágenes, con unas características que complementan a las de la LIO del ojo contralateral.

Esto es así porque las cataratas son casi siempre afecciones bilaterales, es decir, se dan en ambos ojos a la vez; para, en conjunto, formar proyecciones luminosas enfocadas a nivel de la retina, que después darán lugar a la representación visual, a nivel cerebral.
Pero como bien es sabido, en muchas ocasiones lo artificial difícilmente puede suplir a lo natural. Por ello, las LIOs, al ser lentes artificiales que además permanecen fijas y no tienen la capacidad del cristalino de modificar su forma para enfocar y desenfocar, alteran de manera profunda y a diversos niveles, el modo en que funciona el sistema visual.
Y el encargado de constituir una imagen perceptiva final, que no es otro que el cerebro, deberá readaptarse a esta nueva forma de recibir la luz que se transformará en imágenes. Por eso, a las personas intervenidas puede llevarles hasta un mes completar este reajuste. Mientras tanto, su visión es más imprecisa e incómoda que antes.
Es gracias a la plasticidad cerebral, a la capacidad de nuestros sistemas neuronales de reorganizarse y adaptarse y recuperar funcionalidades perdidas, que este proceso de reajuste culmina exitosamente y vuelve a disfrutarse de una buena capacidad visual.
“Visión es el arte de ver las cosas invisibles”.
-Jonathan Swift-
A continuación, enumeramos una serie de componentes del proceso visual que pueden verse alterados tras la operación de cataratas. Se trata de alteraciones que el cerebro aprenderá a corregir para lograr un sistema visual lo más efectivo posible.
Cambios que el cerebro debe aprender a integrar
Enfoque permanente y anulación del tiempo de enfoque
Puesto que las LIOs solo enfocan y no pueden variar el grado de dicho enfoque, desde el momento en que se tiene los ojos abiertos se ve de manera enfocada a cualquier distancia, cercana o lejana; sin necesidad de forzar la vista, ni dejar pasar unas milésimas de segundo hasta que la mirada se desenfoca de un punto y se enfoca en otro.
Esta situación causa extrañeza sensorial al principio, pero con el tiempo esta distorsión se normaliza.
Necesidad de mayor cantidad de luz para ver apropiadamente
Mientras que cuando se padece cataratas se tiende a evitar espacios altamente luminosos, ya que dilatan la pupila y causan molestias visuales; tras la operación de cataratas, es decir, la implantación de las LIO, cuanto más iluminado se encuentre el ambiente, tanto mejor se producirá el enfoque y la visión.
Y esto se da sobre todo porque la lente artificial no cubre el diámetro completo de la pupila cuando esta se encuentra muy dilatada; de modo que si lo está, parte de la luz penetra en el ojo por el exterior de la LIO, causando visión doble o borrosa y halos.
Necesidad de orientación física
Puesto que las LIOs enfocan de manera fija y constante, para ajustar nuestra visión a objetos que se hallan a una distancia concreta y con una posición relativa a nosotros, no contaremos con la capacidad de adaptación del cristalino sino que seremos nosotros mismos quienes, desplazándonos y colocando la cabeza a diferentes ángulos, encontremos el punto de mayor agudeza visual para ese objeto en concreto.
Presbicia residual
Generalmente las LIOs están más especializadas en focalizar distancias medias y largas y son menos eficientes para las cortas. Por ello, no es infrecuente necesitar gafas de aumento tras la operación de cataratas.

Cambios visuales ante esfuerzos físicos
Las LIOs presentan un menor grado de fijación dentro del ojo del que presentaban los cristalinos en su estado natural.
Por ello, variaciones marcadas en el nivel de tensión intraocular -la presión que ejercen las sustancias líquidas dentro del ojo- que se producen como consecuencia de esfuerzos físico, producirán leves desplazamientos transitorios de la lente que causará distorsiones de la imagen percibida.
Tendencia a la irritación ocular
El epitelio ocular o conjuntiva, tras haber sufrido rupturas por intervención quirúrgica, desarrolla cicatrices microscópicas que aumentarán el grado de sensibilidad del ojo ante agentes irritantes del medio, como el humo, el polvo, etc.
Diferente convergencia visual
Una imagen final completa se forma gracias a la fusión de dos imágenes de un mismo objeto, una proveniente de cada ojo.
Puesto que las LIOs están posicionadas de manera algo diferente a los cristalinos originales, el punto exacto de la retina al que proyectan la luz es también diferente.
De este modo, las dos imágenes a fundir para formar una imagen final provendrán de sitios distintos, y el cerebro reaprenderá a realizar de forma efectiva esa fusión.
Distorsión del plano visual y de los tamaños de los objetos
Las LIOs implantadas tras la operación de cataratas producen, en general, una percepción del campo visual más aplanada, con lo que los objetos de inicio se perciben menos redondeados.
Además, tienden a empequeñecer la imagen sobre la que se enfocan, de manera que los objetos del mundo se perciben más pequeños que antes. A todo esto, el cerebro deberá habituarse para evitar que, como consecuencia, se genere disconfort visual.
Presencia de artefactos visuales
Por artefacto en Medicina se entiende la presencia de cualquier elemento que no debería de manera natural encontrarse en determinado lugar. En el área de la oftalmología, un artefacto visual sería un elemento que se presenta en el contexto del funcionamiento del sistema visual y que no tendría por qué aparecer.
En concreto, los portadores de LIOs pueden, en determinadas circunstancias, percibir algunos componentes de la propia lente o incluso el movimiento de la misma.
Esto resulta incómodo y desconcertante y, a veces, resta recursos atencionales al resultarnos tan llamativo. De nuevo, acostumbrarse a la nueva situación visual, gracias a la neuroplasticidad, hará que esto sea un problema menor.
Tanto si has tenido cataratas como si las estás padeciendo o incluso si existe la posibilidad de desarrollarlas en algún momento, estos son algunos puntos importantes que, además de interesantes en sí mismos, resulta útil conocer para explicarse algunos de los resultados de la operación de cataratas, y sobre todo para la preparación personal previa a la intervención.
Todas las fuentes citadas fueron revisadas a profundidad por nuestro equipo, para asegurar su calidad, confiabilidad, vigencia y validez. La bibliografía de este artículo fue considerada confiable y de precisión académica o científica.
- Taylor HR. Cataract: how much surgery do we have to do? Br J Ophthalmol 2000; 84: 1-2.
- McCarty CA, Keeffe JE, Taylor HR. The need for cataract surgery: projections based on lens opacity, visual acuity, and personal concern. Br J Ophthalmol 1999; 83: 62 – 65.
Este texto se ofrece únicamente con propósitos informativos y no reemplaza la consulta con un profesional. Ante dudas, consulta a tu especialista.







