Neuropsicología de la distimia: anatomía de la tristeza crónica


Escrito y verificado por la psicóloga Gema Sánchez Cuevas
El trastorno depresivo persistente no siempre responde al enfoque farmacológico. Esa apatía crónica, esa desesperanza y mal humor tienen un origen más complejo de lo que podamos pensar. Así, la neuropsicología de la distimia nos recuerda que esta condición se relaciona con una serie de procesos cerebrales y situaciones sociales a tener en cuenta.
Cuando revisamos la incidencia de la distimia en la población hay un detalle que no podemos dejar de lado. Los estudios clínicos nos dicen que este trastorno afecta a un 5% de la población, en especial a las mujeres. Ahora bien, si hay algo que saben bien los especialistas es que hay muchas personas que viven en su día a día con este cuadro psicopatológico sin dar el paso, sin pedir ayuda. Esta indefensión y abatimiento se cronifica de tal modo que la probabilidad de que los datos de incidencia sean mayores de lo que pensamos es grande.
La distimia o más recientemente “trastorno depresivo persistente”, afecta en mayor grado a las mujeres y se caracteriza por el ánimo bajo, cansancio y tristeza recurrente. Son estados pueden arrastrarse durante años.
Por otro lado, cabe señalar que desde que el último volumen del Manual diagnóstico y estadístico de los trastornos mentales (DSM-V) cambió el término de “distimia” por el de trastorno depresivo persistente, no han dejado de realizarse más y más estudios con un único fin. El propósito de la comunidad médica y científica es poder delimitar y comprender mucho mejor esta condición. Estamos ante una enfermedad mucho más leve que la depresión mayor. Sin embargo y dada la dificultad a la hora de tratar esta condición, es común que muchos pacientes acaben derivando en algún momento en otras afecciones y trastornos mentales.

Neuropsicología de la distimia (trastorno depresivo persistente)
Fue el psiquiatra Robert Spitzer quien en los años 60 acuñó definió y “depuró” esta condición clínica diferenciándola de otros términos poco acertados. Hasta que este célebre especialista no se empeñó en mejorar y pulir la clasificación de las enfermedades mentales, la distimia se relacionaba más bien con un tipo de personalidad. Definía a aquellas personas con un enfoque depresivo, neurótico y con un ánimo débil.
Desde los años 60 hasta la actualidad, el trastorno depresivo persistente sigue depurándose para poder llegar a la raíz del problema. Así, y para que una persona reciba este diagnóstico debe recoger las siguientes condiciones clasificatorias:
- Estado de ánimo depresivo con una duración mínima de 2 años.
- Presencia del al menos dos de las siguientes características
- Pérdida o incremento del apetito.
- Insomnio o hipersomnia.
- Falta de energía o fatiga.
- Baja autoestima.
- Déficits de concentración o dificultades para tomar decisiones.
- Sentimientos de desesperanza.
- Malestar, sufrimiento continuado.
- No hay episodios psicóticos, maniáticos, ni otras enfermedades orgánicas ni tampoco sospechas de una depresión mayor.
¿Qué ocurre en mi cerebro si me diagnostican un trastorno depresivo recurrente (distimia)?
Cuando una persona recibe el diagnóstico lo que experimenta muchas veces es alivio. Esto es así por una razón evidente. Hay quien lleva arrastrando desde la adolescencia esa sombra. Ese vacío que entraba de forma constante por una puerta entreabierta para dejar libre el abatimiento, y ese olor persistente de la tristeza que todo lo envuelve.
La neuropsicología de la distimia nos dice que esta condición tiene un origen. Se cree que el estrés y ese incremento de catecolaminas y hormonas como el cortisol, afectan a nuestra capacidad para regular el estado de ánimo.
- La investigación clínica, y sobre todo el avance en las tecnologías de imágenes cerebrales, como la resonancia magnética, nos han dado la oportunidad de descubrir datos muy reveladores. Uno de ellos es la presencia de una baja actividad en todas esas áreas cerebrales relacionadas con la resolución de problemas, la regulación del sueño, el apetito e incluso con nuestra sociabilidad.
- La mayoría de esos procesos citados se centran en un área muy especial. Se trata de la corteza cingulada anterior, encargada del control ejecutivo y emocional, la misma que evidencia, como decimos, una baja actividad en todos los pacientes con trastorno depresivo recurrente.
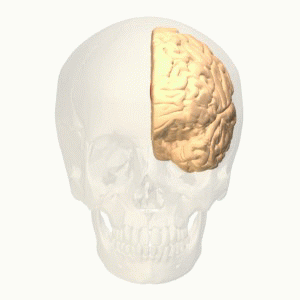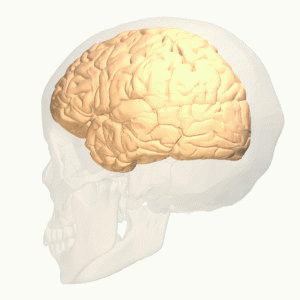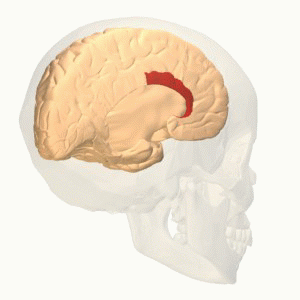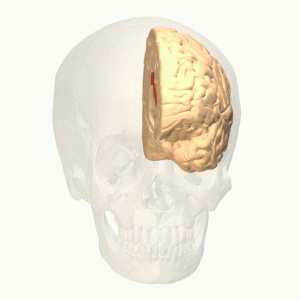
La corteza cingulada y las neuronas de Von Ecónomo
- La corteza cingulada anterior forma parte de una red encargada de generar múltiples procesos. Nos ayuda a procesar la información, tanto la sensorial como la emocional. Nos ayuda a mantener la atención mientras nos movemos o interaccionamos con los demás. Es ella quien facilita que mantengamos el interés en nuestro entorno, la que actúa como puente entre la emoción y la atención.
- Asimismo, en esta área cerebral se hallan también las llamadas neuronas de Von Ecónomo. Todos hemos oído hablar de las neuronas espejo, pero estas últimas requieren también de nuestro interés por una razón clave. Estas células nerviosas se conectan con otras para facilitar y procesar la información relativa al dolor, el hambre, y lo que es más importante, son ellas las que estimulan la generación de “emociones sociales” como la confianza, el amor, el resentimiento…
- Las neuronas de Von Ecónomo están presentes también en simios, delfines, ballenas y elefantes. Animales que como nosotros, también se deprimen, también evidencian el llamado “sufrimiento social”. Es decir, factores como la soledad, el rechazo o la pérdida de una posición en la jerarquía de su grupo, les puede generar tristeza y dolor emocional.
Son como vemos datos muy interesantes.

En conclusión: en busca de respuestas
Llegados a este punto y sabiendo lo que nos revela la neuropsicología de la distimia, la pregunta es la siguiente ¿qué hace que esas áreas relacionadas con este trastorno dejen de funcionar como deben? Aún más, ¿qué podemos hacer para que vuelvan a regularse? En vista de que estos estados se alargan en el tiempo y que no siempre reaccionan al enfoque farmacológico, es necesario seguir profundizando en estas cuestiones.
Se sabe, por ejemplo, que hay un componente hereditario. Asimismo, la sensación de aislamiento o el haber sufrido una pérdida o el simple hecho de no sentirnos útiles en un momento dado genera estos estados crónicos de sufrimiento. La neuropsicología de la distimia nos dice que a menudo muchos pacientes mejoran cuando inician proyectos nuevos. El simple hecho de dar un cambio a nuestra vida y sentirnos nuevamente involucrados con algo o alguien genera un avance tan positivo como esperanzador.
No nos rindamos. A medida que conozcamos mucho más estas enfermedades estaremos en disposición de dar mejores respuestas. Hasta el momento quedémonos con esto: la distimia es tratable y con una buena intervención y enfoque psicoterapéutico la podremos superar.
El trastorno depresivo persistente no siempre responde al enfoque farmacológico. Esa apatía crónica, esa desesperanza y mal humor tienen un origen más complejo de lo que podamos pensar. Así, la neuropsicología de la distimia nos recuerda que esta condición se relaciona con una serie de procesos cerebrales y situaciones sociales a tener en cuenta.
Cuando revisamos la incidencia de la distimia en la población hay un detalle que no podemos dejar de lado. Los estudios clínicos nos dicen que este trastorno afecta a un 5% de la población, en especial a las mujeres. Ahora bien, si hay algo que saben bien los especialistas es que hay muchas personas que viven en su día a día con este cuadro psicopatológico sin dar el paso, sin pedir ayuda. Esta indefensión y abatimiento se cronifica de tal modo que la probabilidad de que los datos de incidencia sean mayores de lo que pensamos es grande.
La distimia o más recientemente “trastorno depresivo persistente”, afecta en mayor grado a las mujeres y se caracteriza por el ánimo bajo, cansancio y tristeza recurrente. Son estados pueden arrastrarse durante años.
Por otro lado, cabe señalar que desde que el último volumen del Manual diagnóstico y estadístico de los trastornos mentales (DSM-V) cambió el término de “distimia” por el de trastorno depresivo persistente, no han dejado de realizarse más y más estudios con un único fin. El propósito de la comunidad médica y científica es poder delimitar y comprender mucho mejor esta condición. Estamos ante una enfermedad mucho más leve que la depresión mayor. Sin embargo y dada la dificultad a la hora de tratar esta condición, es común que muchos pacientes acaben derivando en algún momento en otras afecciones y trastornos mentales.

Neuropsicología de la distimia (trastorno depresivo persistente)
Fue el psiquiatra Robert Spitzer quien en los años 60 acuñó definió y “depuró” esta condición clínica diferenciándola de otros términos poco acertados. Hasta que este célebre especialista no se empeñó en mejorar y pulir la clasificación de las enfermedades mentales, la distimia se relacionaba más bien con un tipo de personalidad. Definía a aquellas personas con un enfoque depresivo, neurótico y con un ánimo débil.
Desde los años 60 hasta la actualidad, el trastorno depresivo persistente sigue depurándose para poder llegar a la raíz del problema. Así, y para que una persona reciba este diagnóstico debe recoger las siguientes condiciones clasificatorias:
- Estado de ánimo depresivo con una duración mínima de 2 años.
- Presencia del al menos dos de las siguientes características
- Pérdida o incremento del apetito.
- Insomnio o hipersomnia.
- Falta de energía o fatiga.
- Baja autoestima.
- Déficits de concentración o dificultades para tomar decisiones.
- Sentimientos de desesperanza.
- Malestar, sufrimiento continuado.
- No hay episodios psicóticos, maniáticos, ni otras enfermedades orgánicas ni tampoco sospechas de una depresión mayor.

¿Qué ocurre en mi cerebro si me diagnostican un trastorno depresivo recurrente (distimia)?
Cuando una persona recibe el diagnóstico lo que experimenta muchas veces es alivio. Esto es así por una razón evidente. Hay quien lleva arrastrando desde la adolescencia esa sombra. Ese vacío que entraba de forma constante por una puerta entreabierta para dejar libre el abatimiento, y ese olor persistente de la tristeza que todo lo envuelve.
La neuropsicología de la distimia nos dice que esta condición tiene un origen. Se cree que el estrés y ese incremento de catecolaminas y hormonas como el cortisol, afectan a nuestra capacidad para regular el estado de ánimo.
- La investigación clínica, y sobre todo el avance en las tecnologías de imágenes cerebrales, como la resonancia magnética, nos han dado la oportunidad de descubrir datos muy reveladores. Uno de ellos es la presencia de una baja actividad en todas esas áreas cerebrales relacionadas con la resolución de problemas, la regulación del sueño, el apetito e incluso con nuestra sociabilidad.
- La mayoría de esos procesos citados se centran en un área muy especial. Se trata de la corteza cingulada anterior, encargada del control ejecutivo y emocional, la misma que evidencia, como decimos, una baja actividad en todos los pacientes con trastorno depresivo recurrente.

La corteza cingulada y las neuronas de Von Ecónomo
- La corteza cingulada anterior forma parte de una red encargada de generar múltiples procesos. Nos ayuda a procesar la información, tanto la sensorial como la emocional. Nos ayuda a mantener la atención mientras nos movemos o interaccionamos con los demás. Es ella quien facilita que mantengamos el interés en nuestro entorno, la que actúa como puente entre la emoción y la atención.
- Asimismo, en esta área cerebral se hallan también las llamadas neuronas de Von Ecónomo. Todos hemos oído hablar de las neuronas espejo, pero estas últimas requieren también de nuestro interés por una razón clave. Estas células nerviosas se conectan con otras para facilitar y procesar la información relativa al dolor, el hambre, y lo que es más importante, son ellas las que estimulan la generación de “emociones sociales” como la confianza, el amor, el resentimiento…
- Las neuronas de Von Ecónomo están presentes también en simios, delfines, ballenas y elefantes. Animales que como nosotros, también se deprimen, también evidencian el llamado “sufrimiento social”. Es decir, factores como la soledad, el rechazo o la pérdida de una posición en la jerarquía de su grupo, les puede generar tristeza y dolor emocional.
Son como vemos datos muy interesantes.

En conclusión: en busca de respuestas
Llegados a este punto y sabiendo lo que nos revela la neuropsicología de la distimia, la pregunta es la siguiente ¿qué hace que esas áreas relacionadas con este trastorno dejen de funcionar como deben? Aún más, ¿qué podemos hacer para que vuelvan a regularse? En vista de que estos estados se alargan en el tiempo y que no siempre reaccionan al enfoque farmacológico, es necesario seguir profundizando en estas cuestiones.
Se sabe, por ejemplo, que hay un componente hereditario. Asimismo, la sensación de aislamiento o el haber sufrido una pérdida o el simple hecho de no sentirnos útiles en un momento dado genera estos estados crónicos de sufrimiento. La neuropsicología de la distimia nos dice que a menudo muchos pacientes mejoran cuando inician proyectos nuevos. El simple hecho de dar un cambio a nuestra vida y sentirnos nuevamente involucrados con algo o alguien genera un avance tan positivo como esperanzador.
No nos rindamos. A medida que conozcamos mucho más estas enfermedades estaremos en disposición de dar mejores respuestas. Hasta el momento quedémonos con esto: la distimia es tratable y con una buena intervención y enfoque psicoterapéutico la podremos superar.
Este texto se ofrece únicamente con propósitos informativos y no reemplaza la consulta con un profesional. Ante dudas, consulta a tu especialista.







